Chaque année, plus de 2,5 millions de Français sont concernés par une plaie, un chiffre en constante progression. Ce phénomène s’explique notamment par le vieillissement de la population et l’augmentation de la prévalence de maladies chroniques comme le diabète, qui touche désormais environ 8,6 % de la population hexagonale. Dans ce contexte, marqué par le développement du maintien à domicile, le pharmacien d’officine et son équipe se retrouvent en première ligne, étant souvent les premiers professionnels de santé sollicités par des patients aux profils très variés.
Au comptoir, l’expertise officinale est sollicitée pour des situations réelles allant des plaies aiguës (coupures, brûlures, ou les 100 000 cas de morsures annuels) aux plaies chroniques. Ces dernières, incluant les ulcères de jambe et les escarres, se définissent par un délai de cicatrisation dépassant quatre à six semaines. Les retards de cicatrisation sont fréquents, souvent aggravés par l’âge avancé, la dénutrition ou une mauvaise perfusion tissulaire, générant des attentes fortes de la part des patients en matière de soulagement et de conseil technique.
Face à la complexité de la physiologie de la cicatrisation et à la multitude de dispositifs médicaux disponibles, une formation spécifique est indispensable. Elle permet au pharmacien d’évaluer précisément la gravité d’une lésion, de choisir le pansement adapté au stade de la plaie et d’identifier les situations à risque nécessitant une orientation médicale immédiate, afin d’éviter des complications graves comme l’infection ou l’amputation.
Comprendre la physiopathologie des plaies et la cicatrisation
Définition d’une plaie
Selon le consensus médical, une plaie se définit comme une effraction de la barrière cutanée par un agent vulnérant. Cette rupture peut être superficielle, n’altérant que la peau, ou complexe lorsqu’elle touche des structures profondes comme les nerfs, les tendons, les vaisseaux ou les os.
Les grandes étapes de la cicatrisation
La cicatrisation est un processus dynamique où les phases se chevauchent dans le temps :
-
Phase vasculaire et inflammatoire : Immédiatement après la lésion, un caillot de fibrine se forme pour stopper l’hémorragie. Les macrophages interviennent ensuite pour nettoyer la plaie en éliminant les tissus nécrosés et les bactéries.
-
Phase de bourgeonnement (prolifération) : Les fibroblastes synthétisent une nouvelle matrice extracellulaire pendant que la néo-angiogenèse crée de nouveaux vaisseaux sanguins pour nourrir ce jeune tissu de granulation.
-
Phase d’épidermisation : Les kératinocytes migrent depuis les berges de la plaie pour recouvrir le tissu de granulation, reconstituant ainsi la barrière protectrice de l’épiderme.
Facteurs influençant la cicatrisation
Plusieurs éléments peuvent entraver ce processus naturel :
-
Âge : L’âge avancé réduit les capacités de régénération de l’organisme.
-
Diabète : Cette pathologie engendre souvent une mauvaise perfusion tissulaire et une neuropathie qui retardent considérablement la guérison.
-
Insuffisance veineuse : La stase veineuse provoque une hypoxie (manque d’oxygène) des tissus, facteur de chronicisation.
-
Nutrition : Une alimentation pauvre en protéines et en vitamine C constitue un obstacle majeur à la réparation tissulaire.
-
Infection : La prolifération de micro-organismes entretient une inflammation anormale et bloque la formation du tissu de granulation.
Angle officinal
Pourquoi une plaie « ne cicatrise pas » ? À l’officine, on observe souvent des plaies qui stagnent. Physiologiquement, le processus est alors « bloqué » en phase inflammatoire. Cela peut être dû à la présence de fibrine, à un exsudat excessif non maîtrisé ou à des facteurs d’hygiène de vie, notamment l’intoxication tabagique, qui provoque une vasoconstriction périphérique délétère.
Pourquoi le choix du pansement est déterminant ? Le pansement n’est pas un simple accessoire ; c’est un dispositif médical conçu pour maintenir un milieu humide et chaud, conditions indispensables à la survie et à la migration des cellules cicatricielles. Un choix inadapté peut être lourd de conséquences : un pansement trop absorbant sur une plaie sèche stoppera la cicatrisation, tandis qu’un dispositif trop occlusif sur une plaie exsudative provoquera une macération des berges, augmentant le risque d’infection.
Les plaies chroniques : typologies et enjeux cliniques
Une plaie est définie comme chronique lorsque son délai de cicatrisation s’allonge au-delà de quatre à six semaines selon son étiologie. Ces pathologies représentent un véritable défi de santé publique, impactant lourdement la qualité de vie des patients.
Les escarres
Les escarres sont des nécroses ischémiques des tissus provoquées par une compression prolongée entre une saillie osseuse et un plan dur.
-
Patients concernés : Elles affectent majoritairement les personnes âgées, les patients alités ou à mobilité réduite (en situation de handicap ou suite à une fracture du col du fémur). Le cadre de prise en charge est souvent celui de l’EHPAD ou du maintien à domicile.
-
Pourquoi ils viennent à l’officine : Le pharmacien est sollicité pour la délivrance de pansements techniques adaptés au stade de l’escarre (hydrogels pour la nécrose, hydrocellulaires pour le bourgeonnement). L’officine fournit également des produits de protection cutanée (huiles pour effleurage) et des dispositifs de prévention comme les supports anti-escarres.
-
Enjeux : La pression prolongée entraîne une occlusion vasculaire et une mort tissulaire rapide. La prévention est indispensable et repose sur le changement de position toutes les deux à trois heures, une hygiène rigoureuse pour éviter la macération, une prise en charge nutritionnelle adaptée et le conseil de matériels de prévention des escarres (matelas et coussin de prévention, coussin de positionnement…).
Les ulcères veineux
L’ulcère veineux est une perte de substance cutanée d’évolution chronique localisée sur les membres inférieurs.
-
Patients concernés : Il touche principalement les personnes souffrant d’insuffisance veineuse chronique ou de séquelles de phlébite. Ce type de plaie concerne essentiellement les personnes de plus de 50 ans, avec une prédominance féminine.
-
Motifs de consultation officinale : Le patient se rend à l’officine pour le renouvellement de ses pansements (souvent absorbants car ces plaies sont exsudatives) et pour l’achat de bas ou bandes de compression.
-
Points clés : L’importance de la compression élastique est le pilier du traitement étiologique pour lutter contre la stase veineuse. Sans un traitement global et une hygiène de vie correcte, le risque de chronicité et de récidive est très élevé.
Plaies liées à l’insuffisance veineuse ou artérielle
Ces lésions sont considérées comme des plaies complexes car elles résultent d’un défaut d’irrigation (ischémie) ou de retour veineux, entravant l’apport d’oxygène et de nutriments nécessaires à la guérison.
-
Complexité et risque infectieux : La stase et l’hypoperfusion créent un environnement propice à la prolifération bactérienne. Le risque infectieux est majeur et peut conduire à des complications graves telles que l’ostéite, l’érysipèle ou, dans les cas extrêmes (notamment chez le diabétique), l’amputation.
-
Coordination ville-hôpital : La gestion de ces plaies nécessite une approche pluridisciplinaire impliquant le médecin, l’infirmier, le pharmacien et parfois des centres spécialisés de cicatrisation. Le pharmacien joue un rôle pivot dans cette coordination ville-hôpital, assurant la continuité des soins et la validation de la pertinence des protocoles prescrits.
Les familles de pansements : répondre justement aux prescriptions
Le pansement n’est pas un agent cicatrisant en soi, mais l’outil indispensable pour maintenir un milieu humide et chaud favorisant la guérison. Le pharmacien doit maîtriser les caractéristiques techniques des grandes familles pour valider la pertinence des protocoles prescrits.
Présentation des grandes familles et leurs rôles
-
Hydrocolloïdes : Composés de carboxyméthylcellulose (CMC), ils se transforment en gel au contact des exsudats. Ils sont indiqués pour les plaies peu exsudatives, les brûlures du 1er degré ou les phlyctènes. Attention : ils peuvent dégager une odeur désagréable une fois gélifiés.
-
Alginates : Issus d’algues brunes, ils possèdent une capacité d’absorption massive (10 à 15 fois leur poids) et des propriétés hémostatiques. Ils sont privilégiés pour les plaies très exsudatives, fibrineuses ou hémorragiques.
-
Hydrocellulaires : Ces mousses de polyuréthane ou de silicone absorbent les exsudats tout en respectant les tissus neufs. Ils conviennent aux plaies modérément suintantes, de la phase de bourgeonnement à l’épidermisation.
-
Pansements antimicrobiens : Les dispositifs à l’argent sont utilisés pour leur action bactéricide sur les plaies infectées. Le charbon actif, lui, est indispensable pour absorber les mauvaises odeurs.
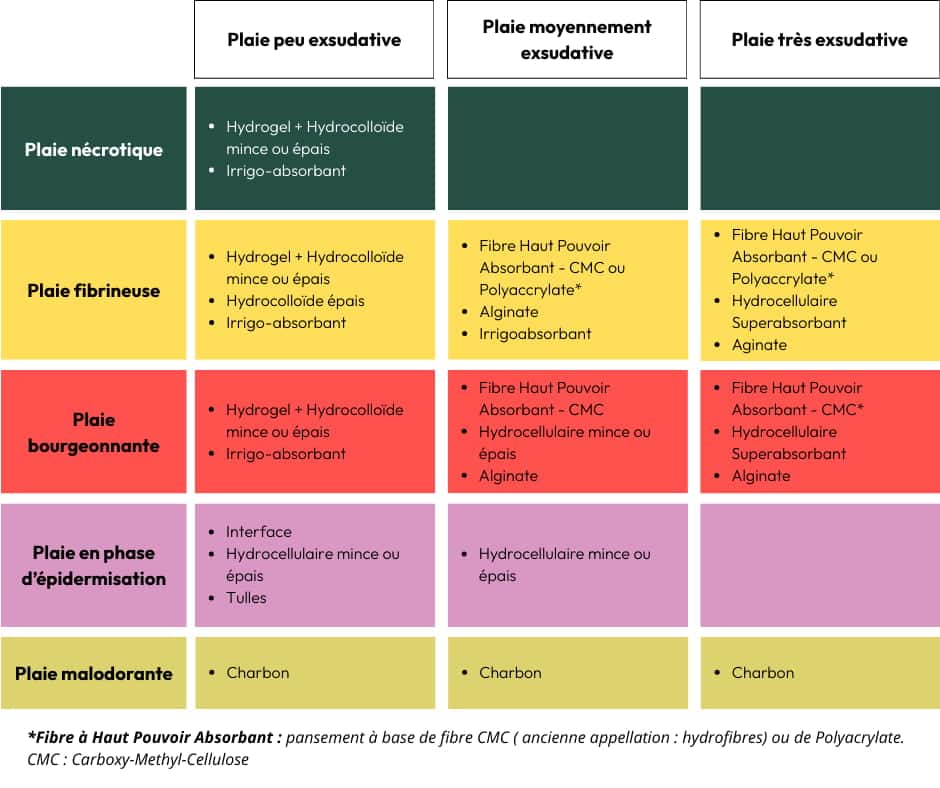
choix du traitement de la plaie en fonction de la classification colorimétrique : conseils pour officine pharmaceutique
L’importance de l’adaptation séquentielle
Le choix du pansement doit impérativement s’adapter au stade de cicatrisation. Par exemple, un hydrogel sera nécessaire en phase de détersion pour ramollir une nécrose, tandis qu’un pansement gras ou une interface sera préféré lors de l’épidermisation pour ne pas arracher les tissus fragiles au retrait.
Angle officinal : expertise et conseil
La lecture critique de l’ordonnance est cruciale : le pharmacien vérifie la cohérence entre la taille du dispositif et la plaie, ainsi que le rythme de renouvellement. En cas d’intolérance (rougeurs, prurit), il doit suspecter une allergie aux adhésifs ou à certains composants et proposer une alternative sans latex ou silicone.
Enfin, le conseil au patient est primordial : il faut expliquer qu’un pansement ne doit jamais être retiré à sec mais largement humidifié au sérum physiologique pour éviter de traumatiser la plaie et de provoquer des douleurs inutiles.
Prévention des plaies chroniques : un rôle souvent sous-estimé
Le pharmacien d’officine occupe une place centrale dans la prévention, un domaine où son expertise peut éviter l’apparition de complications lourdes et coûteuses.
Cas concrets de prévention
-
Prévention de l’escarre : Pour réduire la pression tissulaire, l’utilisation de supports adaptés (matelas spécialisés, surmatelas) et de coussins de décharge est primordiale. Les talonnières sont particulièrement indiquées, le talon représentant 40 % des localisations d’escarres. Les soins de la peau reposent sur des effleurages réalisés deux à quatre fois par jour avec des huiles spécifiques (type Sanyrène®) pour maintenir l’intégrité tissulaire, en évitant absolument les massages ou frictions qui aggravent l’ischémie. L’usage prophylactique de pansements hydrocellulaires multicouches peut également être envisagé pour protéger le sacrum ou les talons des patients à haut risque.
-
Prévention de l’ulcère et insuffisance veineuse : Le pilier de la prévention est la compression élastique (bas ou bandes), qui constitue le traitement étiologique de référence pour lutter contre la stase veineuse. Le pharmacien doit s’assurer de l’observance de la contention et dispenser des conseils d’hygiène rigoureux : inspection quotidienne des pieds (espaces interdigitaux), port de chaussures en cuir adaptées et interdiction de marcher pieds nus. Pour les patients diabétiques, il est crucial de vérifier systématiquement la température de l’eau du bain pour éviter les brûlures accidentelles dues à la neuropathie.
Rôle du pharmacien
Le pharmacien doit agir par anticipation en identifiant les populations à risque, notamment les personnes de plus de 75 ans ou les patients diabétiques. Son rôle d’éducation thérapeutique est essentiel pour enseigner les bons gestes (pose de la contention, autosurveillance avec un miroir). Enfin, un suivi régulier et une coordination pluridisciplinaire permettent de détecter précocement les « red flags » et de sécuriser le maintien à domicile.
Profils de patients rencontrés à l’officine
Le pharmacien d’officine est confronté quotidiennement à une grande diversité de situations cliniques liées aux plaies. Certains profils de patients requièrent une vigilance et une approche conseil particulièrement pointues.
La personne âgée polymédiquée

Le vieillissement s’accompagne d’une fragilité cutanée naturelle et d’une diminution des capacités de régénération de l’organisme.
-
Risque d’escarres : Chez le sujet âgé polypathologique, souvent confiné au lit ou au fauteuil, le risque d’escarres est « plurifactoriel » et peut mettre en jeu le pronostic vital. L’immobilisation prolongée et la pression excessive sur la peau sont les causes principales de ces lésions.
-
Impact des traitements : La polymédication, courante chez ces patients, peut entraver la guérison. Les traitements par corticoïdes ou anti-inflammatoires non stéroïdiens réduisent la capacité de l’organisme à cicatriser.
-
Pédagogie : On estime que 30 % des plus de 75 ans ne sont plus capables d’assurer seuls l’hygiène de leurs pieds. Le pharmacien doit donc faire preuve de pédagogie pour enseigner les gestes de prévention et compenser cette perte d’autonomie.
Le patient chronique (diabète, insuffisance veineuse)
Les pathologies chroniques sont des facteurs majeurs de plaies à répétition et de retard de cicatrisation.
-
Le patient diabétique : Avec une prévalence d’environ 8,6 % en France, le diabète expose à des complications graves comme le mal perforant plantaire. La neuropathie diabétique, en détruisant les terminaisons nerveuses, empêche le patient de ressentir la douleur d’une plaie, ce qui peut conduire à des infections profondes et à l’amputation si la lésion n’est pas détectée tôt.
-
L’insuffisance veineuse : Elle favorise l’apparition d’ulcères de jambe, des plaies dont le délai de cicatrisation dépasse souvent quatre à six semaines. Ces patients nécessitent un suivi à long terme pour éviter la chronicisation et les récidives fréquentes.
L’aidant familial
Dans le cadre du maintien à domicile, l’aidant est un partenaire de soin indispensable pour le pharmacien.
-
Réassurance et clarté : Souvent anxieux face à l’aspect d’une plaie chronique (fibrine, exsudats), l’aidant a besoin de comprendre l’objectif thérapeutique de chaque pansement. Le pharmacien doit expliquer clairement pourquoi un pansement est choisi (par exemple, pour ses propriétés absorbantes ou odorantes) afin de le rassurer sur l’évolution du protocole.
-
Conseils pratiques : Le rôle de l’équipe officinale est de former l’aidant aux gestes de prévention (changements de position réguliers, surveillance de l’hygiène) et de lui apprendre à identifier les « red flags » (rougeur, chaleur, odeur) signalant une complication infectieuse.
Coordination et collaboration avec l’équipe médicale
La prise en charge des plaies, en particulier lorsqu’elles sont chroniques, ne peut être isolée ; elle repose sur une approche pluridisciplinaire indispensable pour éviter la chronicisation et les complications graves.
Le pharmacien au cœur du parcours de soins
Le pharmacien d’officine se situe en première ligne du parcours de soins. Son rôle dépasse la simple délivrance : il doit valider la pertinence des pansements prescrits en s’appuyant sur sa connaissance pointue de la large gamme de dispositifs médicaux disponibles. Il agit également comme un éducateur thérapeutique, accompagnant le patient et son entourage pour sécuriser les soins à domicile.
Communication avec les autres acteurs
Une collaboration fluide entre les différents intervenants est la clé d’une cicatrisation réussie :
-
Médecins : Ils coordonnent l’équipe pluridisciplinaire et posent le diagnostic étiologique. Le pharmacien doit les solliciter dès qu’une prescription manque de précision ou si l’état du patient (comorbidités, risques d’interactions) l’exige.
-
Infirmiers (IDE) et SSIAD : L’infirmier joue un rôle primordial dans la surveillance quotidienne de la plaie. Il dispose désormais du droit de renouveler ou de prescrire certains types de pansements, ce qui nécessite un échange technique constant avec le pharmacien pour assurer la disponibilité des produits. Cette coordination est particulièrement cruciale pour maintenir une continuité des soins sans rupture de stock.
Traçabilité et rigueur de dispensation
La sécurité de la prise en charge repose sur un contrôle strict de la dispensation. Le pharmacien doit vérifier la cohérence médicale (taille, forme, rythme de renouvellement) et s’assurer que les dispositifs sont stockés dans des conditions optimales (température inférieure à 35 °C, à l’abri de l’humidité). Il participe activement à la matériovigilance en signalant tout effet indésirable inattendu via les portails officiels.
Signalement des complications (Red Flags)
L’équipe officinale doit être capable d’identifier les signes d’alerte nécessitant une orientation médicale immédiate. Un signalement doit être fait en présence de :
-
Signes infectieux : Hyperthermie, douleur croissante, rougeur s’étendant ou écoulement purulent.
-
Signes de nécrose : Tissus noirâtres et mortifiés.
-
Signes de complication vasculaire : Hématome douloureux ou aspect tuméfié.
-
Absence d’évolution : Si la plaie ne présente aucune amélioration après une réévaluation régulière.
Cette vigilance partagée entre le pharmacien, l’infirmier et le médecin conditionne souvent le pronostic fonctionnel du membre atteint et la qualité de vie globale du patient.
Pourquoi se former aux soins des plaies en officine ?
La prise en charge des plaies est devenue une mission complexe qui exige bien plus que la simple délivrance d’un article de pansement. La formation continue est désormais une nécessité pour sécuriser le parcours de soins du patient.
Limites de la formation initiale
Malgré le développement du maintien à domicile et le vieillissement de la population, qui entraînent une hausse massive des prescriptions, le pharmacien d’officine reste souvent peu formé initialement sur la prise en charge spécifique des plaies. La gestion des lésions cutanées demande des connaissances actualisées, un savoir-faire technique et un discernement clinique que le cursus universitaire ne suffit plus à couvrir face aux évolutions constantes des protocoles. Se former permet ainsi de gagner en autonomie et de valoriser l’expertise de l’équipe officinale.
Complexité croissante des dispositifs
Le marché des pansements est en évolution permanente, marqué par une multitude de fournisseurs et de références, ce qui engendre un risque important de confusion pour le professionnel non averti. L’équipe officinale doit pourtant connaître parfaitement cette très large gamme de dispositifs (hydrocolloïdes, alginates, hydrocellulaires, pansements à l’argent, etc.) car chacun agit différemment selon le stade de la plaie. Une maîtrise technique est indispensable pour choisir le dispositif adapté au niveau d’exsudat et à la phase de cicatrisation (détersion, bourgeonnement ou épidermisation), car un mauvais choix peut retarder la guérison.
Vous retrouverez nos formations sur le thème des plaies aux liens suivants en fonction des modalités qui vous conviennent le plus : Classe Virtuelle, Présentiel ou E-Learning. Nos formations sur les plaies vous apporteront notamment une présentation et description des pansements et conditions de leur utilisation. D’une durée d’une journée, elles sont finançables FIF-PL, OPCO EP.
Si vous souhaitez en savoir plus sur la prise en charge des plaies en officine, vous pouvez consulter notre article complémentaire sur le sujet.
Responsabilité officinale
Étant souvent en première ligne, le pharmacien a la responsabilité de valider la pertinence des pansements prescrits et de conseiller le patient ou son aidant pour assurer une dispensation de qualité. Sa responsabilité est engagée sur plusieurs niveaux :
-
Sécurité et orientation : Il doit être capable d’identifier les « red flags » et les situations à risque nécessitant une orientation médicale immédiate.
-
Éducation thérapeutique : Il doit former le patient aux bons gestes (hygiène, pose du pansement) et l’informer sur les risques de complications.
-
Matériovigilance : Il participe activement à la sécurité sanitaire en signalant tout effet indésirable inattendu lié aux dispositifs médicaux.
FAQ – Questions fréquentes à l’officine
Quel pansement choisir pour une plaie qui ne cicatrise pas ?
Une plaie qui stagne est souvent « bloquée » en phase inflammatoire. Avant tout, il est crucial de traiter l’étiologie (ex: compression pour un ulcère veineux). Localement, une détersion est souvent nécessaire pour relancer le processus en éliminant la fibrine ou la nécrose. On privilégiera des hydrogels pour ramollir les tissus secs ou des alginates/hydrofibres si la plaie est exsudative.
Quand orienter vers un professionnel de santé ?
L’orientation médicale doit être immédiate (dans les 6 heures) pour les plaies profondes nécessitant une suture, les saignements persistants (>10–15 min), la présence de corps étrangers, les morsures chez l’enfant ou une perte de sensibilité. En cas de signes de choc (pâleur, confusion) ou d’hémorragie incontrôlable, l’appel au 15 est impératif.
Combien de temps une plaie chronique peut-elle mettre à cicatriser ?
Par définition, une plaie est chronique si elle n’a pas guéri après quatre à six semaines. Le processus complet, incluant la phase de remodelage pour obtenir une cicatrice stable, peut durer plusieurs mois, voire plusieurs années.
Faut-il changer souvent de pansement ?
Pas nécessairement. Un changement trop fréquent peut être le signe d’un pansement inadapté. Les hydrocolloïdes peuvent rester en place jusqu’à 7 jours, tandis que les hydrocellulaires se changent tous les 2 à 3 jours. La règle d’or est de renouveler le dispositif à saturation (fuite, décollement) ou selon le protocole infirmier.
Quels signes doivent alerter ?
Le patient doit surveiller les « red flags » infectieux : douleur croissante, rougeur qui s’étend, chaleur locale, mauvaise odeur ou écoulement purulent. L’apparition de tissus noirâtres et mortifiés (nécrose) doit également conduire à une consultation rapide.
Le pharmacien peut-il modifier un pansement prescrit ?
Le pharmacien a la responsabilité de valider la pertinence des pansements prescrits. Il doit vérifier la cohérence de la taille, de la forme et du rythme de renouvellement. S’il constate une inadaptation ou une imprécision, il doit impérativement contacter le prescripteur pour ajuster le protocole.
Comment prévenir une escarre à domicile ?
La prévention repose sur le changement de position toutes les 2 à 3 heures pour décharger les saillies osseuses. Une hygiène rigoureuse pour éviter la macération et une nutrition adaptée sont essentielles. Un effleurage avec des huiles spécifiques 2 à 4 fois par jour aide à maintenir l’intégrité cutanée, mais il ne faut jamais masser ou frictionner une zone à risque. Bien sûr, penser aux dispositifs de prévention des escarres.
Conclusion – Le pharmacien, acteur clé de la cicatrisation
La prise en charge des plaies est devenue un défi de santé publique majeur, touchant 2,5 millions de Français chaque année. Face à l’augmentation des pathologies chroniques comme le diabète et au vieillissement de la population, le pharmacien d’officine s’impose comme un professionnel de première ligne incontournable.
Au-delà de la simple dispensation, son rôle est à la fois clinique et humain. Il assure la validation technique des protocoles, coordonne le lien entre le médecin et l’infirmier, et remplit une mission essentielle d’éducation thérapeutique auprès des patients et de leurs aidants. Par sa proximité, il est le garant d’une détection précoce des complications, évitant ainsi des évolutions dramatiques comme l’amputation.
Dans ce domaine où les dispositifs médicaux évoluent sans cesse, la formation spécifique est le levier indispensable de la qualité des soins. Elle permet à l’équipe officinale de gagner en autonomie, de sécuriser ses conseils et de valoriser son expertise au sein du parcours de soins pluridisciplinaire.
L’évolution du rôle officinal vers des missions d’accompagnement plus poussées confirme que le pharmacien n’est plus seulement un distributeur de produits, mais un véritable expert de la cicatrisation, pilier indispensable du maintien à domicile et de la sécurité des patients.
Bibliographie
Articles de référence
-
Pillon F., « Connaître les plaies à l’officine », Actualités pharmaceutiques, n° 554, mars 2016.
-
Pillon F., « Les différents types de pansements », Actualités pharmaceutiques, n° 554, mars 2016.
-
Battu V., « Prévention et traitement des escarres », Actualités pharmaceutiques, n° 578, septembre 2018.
-
Koçak F., Pesteil F., Desmoulière A., « Principes généraux de la prise en charge des plaies », Actualités pharmaceutiques, vol. 59, n° 601, 2020.
-
Saleh B., Buxeraud J., « Dispensation des pansements à l’officine », Actualités pharmaceutiques, n° 608, septembre 2021.
-
Desmoulière A., « Évaluer, prendre en charge et orienter, mais ne jamais négliger une plaie », Actualités pharmaceutiques, 2024.
-
Desmoulière A., « La cicatrisation des plaies, un processus complexe », Actualités pharmaceutiques, 2024.
-
Valeille J., « L’escarre en gériatrie, une prise en charge globale et pluridisciplinaire », Actualités pharmaceutiques, 2025.
-
Pôle Formation Santé, « Prise en charge des plaies en officine : les bons réflexes », article conseil, 2025.
Références institutionnelles et académiques citées
- Haute Autorité de santé (HAS) :
-
« Recommandations pour la pratique clinique. Prise en charge de l’ulcère de jambe à prédominance veineuse », 2006.
-
« Évaluation des pansements primaires et secondaires », 2007.
-
« Les pansements : indications et utilisations recommandées – Fiche BUTS », 2011.
-
« Diagnostic de la dénutrition chez la personne de 70 ans et plus », 2021.
-
Société française de médecine d’urgence (SFMU) :
-
« Prise en charge des plaies aux urgences », 12e conférence de consensus, 2005.
Textes officiels :
- Loi n° 2008-582 du 20 juin 2008 sur la prévention et la protection contre les chiens dangereux.
Études historiques et scientifiques :
-
Winter GD, « Effect of air exposure and occlusion on experimental human skin wounds », Nature, 1963.
-
Desmoulière A. et al., « Apoptosis mediates the decrease in cellularity during the transition between granulation tissue and scar », Am J Pathol, 1995.
-
International Diabetes Federation, « Faits et chiffres sur le diabète », 2021.




